Nel Maggio 2021 un paziente uomo di 33 anni, fumatore, giungeva in pronto soccorso per edema dell’arto inferiore sinistro presente da circa due giorni. All’esame obiettivo veniva confermato edema dell’arto inferiore sinistro esteso fino alla coscia con regione mediale arrossata e calda, polsi arteriosi presenti.
In anamnesi il paziente riferiva due precedenti episodi di trombosi venosa agli arti inferiori: nel 2013 un episodio di trombosi venosa profonda coinvolgente l’asse popliteo-femorale destro trattata con Warfarin e successivamente con Rivaroxaban per circa 1 anno e nel 2017, in seguito a sospensione di Rivaroxaban, nuovo episodio di trombosi venosa degli arti inferiori, questa volta superficiale, trattata con eparina a basso peso molecolare. Al momento dell’accesso non assumeva alcuna terapia domiciliare.
Gli esami ematici risultavano sostanzialmente nella norma con lieve rialzo del D-dimero (1,84 ug/ml, vn: <0.25 ug/ml) e della PCR (2,64 mg/dl, vn: <0.5 mg/dl). All’emogas analisi arteriosa veniva riscontrato lieve calo della pO2 e all’elettrocardiogramma un ritardo della conduzione intraventricolare destra. Veniva inoltre eseguito ecocardiogramma transtoracico con evidenza di preservata funzione sistolica ventricolare sinistra e destra, insufficienza tricuspidalica lieve e PAPs 25 mmHg (Figura 1).
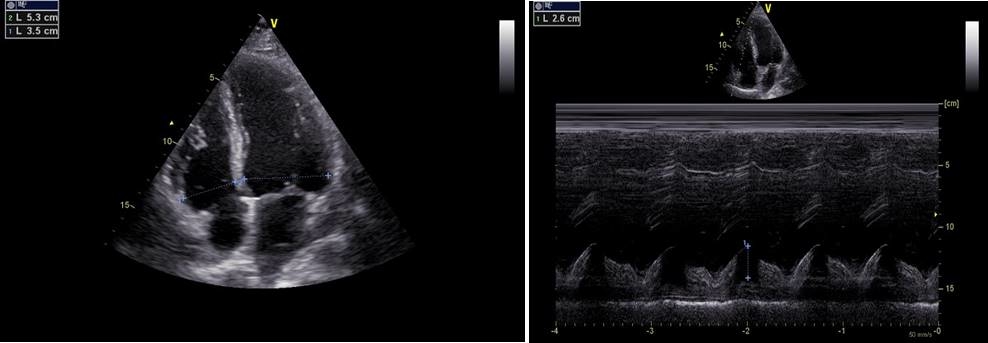
Figura 1: l’ecocardiogramma eseguito all’ingresso ha mostrato una dilatazione del ventricolo destro con preservato indice di contrattilità della parete libera
Alla luce del forte sospetto clinico di trombosi venosa profonda e possibile embolia polmonare venivano prima calcolati Geneva e Wells score, rispettivamente pari a 13 (high) e 7.5 (likely), e successivamente eseguita TC torace ed arti inferiori. La TC torace documentava un “difetto di opacizzazione endoluminale a carico dei rami segmentari arteriosi dell’arteria polmonare bilateralmente” e la TC agli arti inferiori delle “irregolarità di flusso fino al cross safeno-femorale di coscia a sinistra con trombo flottante della vena cava inferiore esteso all’asse venoso iliaco femorale omolaterale”.
Si disponeva pertanto Ricovero in Terapia Intensiva Cardiologica dove veniva iniziato in prima istanza trattamento con eparina sodica in infusione. A completamento diagnostico si eseguiva nella stessa giornata una flebografia agli arti inferiori che confermava l’occlusione trombotica di vena femorale comune ed asse iliaco con trombo flottante esteso fino alla vena cava inferiore sotto-renale. Si procedeva quindi a trombo-aspirazione meccanica e ad impianto di filtro cavale rimovibile (figura 2). A seguito della proceduta persisteva occlusione della vena iliaca comune, per tale motivo si decideva di lasciare in corrispondenza dell’asse venoso un catetere multi-foro per consentire l’infusione di fibrinolitico (urokinasi) ed eparina sodica.
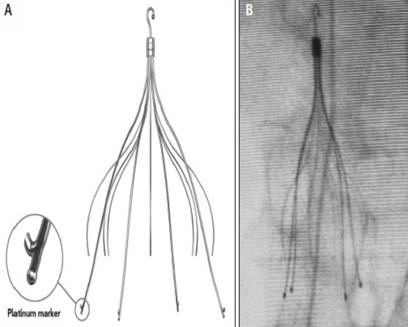
Figura 2: esempio di filtro cavale rimovibile impiegato nel nostro paziente
Nei giorni successivi dopo un’iniziale fase di benessere clinico si assisteva a tre episodi di recidiva trombotica a livello dell’asse iliaco-femorale sinistro nonostante terapia con eparina sodica ed urokinasi. Si decideva quindi di procedere a trombo-aspirazione meccanica ed impianto di stent venosi dall’iliaca comune alla femorale comune con rimozione del filtro cavale.
In considerazione dell’elevato burden trombotico si procedeva alla ricerca della possibile causa sottostante alle continue recidive di quella che potremmo definire una trombosi venosa profonda senza evidenza di causa scatenate (unprovoked). Tutti i dosaggi eseguiti, incluso lo screening per sindrome da anticorpi antifosfolipidi e markers tumorali risultavano però negativi.
Nei giorni successivi si proseguiva con solo terapia medica (eparina sodica e fibrinolisi locoregionale) fino a risoluzione del quadro. Il paziente veniva infine dimesso con DOAC (Dabigatran 150 mg) da continuare indefinitamente.
COMMENTO
L’incidenza annuale di trombosi venosa profonda (TVP) nella popolazione adulta varia da 50 a 100 casi ogni 100 000 persone. Il tasso di ricorrenza dopo un primo episodio è del 10% nel primo anno e del 30% dal quinto all’ottavo anno se non è stata identificata una causa scatenante.1 Dal 20 al 30% dei pazienti sviluppano una sindrome post-trombotica (PTS) nonostante terapia anticoagulante.2 Si tratta quindi di una patologia con alto tasso di recidiva e che in una percentuale significativa di pazienti evolve in sindrome post-trombotica. Fisiopatologicamente quest’ultima è causata dalla presenza del trombo che rimanendo adeso alle pareti per un determinato lasso di tempo può generare infiammazione del vaso con conseguente fibrosi e danno sia della parete che dell’apparato valvolare anti-reflusso con conseguente stasi di sangue. Questo evento porta ad aumentato rischio di recidiva trombotica nel tempo e ad un corredo di segni e sintomi, che vanno dall’edema all’ulcera venosa, altamente invalidanti per il paziente.3
Considerando il caso clinico descritto una volta individuata alla flebografia l’occlusione trombotica di vena femorale comune ed asse iliaco si decideva di procedere a rimozione del trombo con trombectomia meccanica. È stato dimostrato infatti che tale approccio nella fase acuta se confrontato al trattamento con sola terapia anticoagulante determina una minore incidenza di restenosi a breve termine ed a lungo termine di sindrome post-trombotica moderato-severa, in particolare se il trombo è localizzato a livello ileo-femorale (prossimale). 1,4-5
Il trombo era inoltre flottante ed esteso fino alla vena cava inferiore sotto-renale, per questo motivo è stato posizionato in un primo momento il filtro cavale rimovibile. L’indicazione classica al posizionamento di filtro cavale è l’impossibilità ad eseguire terapia anticoagulante in paziente con trombosi venosa profonda ed embolia polmonare, tuttavia con l’introduzione dei filtri cavali rimovibili le indicazioni al loro posizionamento si sono estese includendo anche pazienti con trombo flottante a livello della vena cava inferiore.6
Altro aspetto è legato alla decisione di procedere a posizionamento di stent venosi dalla vena iliaca comune alla femorale comune, intervento che ha portato il paziente in oggetto a risoluzione del quadro di recidiva trombotica. Il posizionamento di stent venosi è stato recentemente proposto come metodica adiuvante da eseguire in seguito a trombectomia con l’obiettivo di ridurre recidiva trombotica locale e sindrome post-trombotica. Il principio è quello di ristabilire con lo stent la normale anatomia del vaso evitando a lungo termine il remodeling generato da infiammazione e fibrosi di parete trombo-indotta. Sono tuttavia necessari ulteriori studi clinici che rafforzino tale indicazione e che definiscano la migliore terapia antitrombotica da applicare dopo il posizionamento degli stent.1,7-10
Ultimo punto è rappresentato dalla scelta dell’anticoagulante per la terapia a lungo termine. Nel caso discusso è stato scelto un DOAC (Dabigatran 150 mg). Numerosi studi e metanalisi hanno messo in evidenza come in pazienti con trombosi venosa profonda prossimale sia raccomandato trattamento a lungo termine con DOAC piuttosto che Warfarin in quanto hanno dimostrato non-inferiorità nella prevenzione delle recidive di trombosi venosa profonda e ridotto rischio di sanguinamento.1,11
BIBLIOGRAFIA
- Kakkos SK, Gohel M, Baekgaard N, Bauersachs R, Bellmunt-Montoya S et al. European Society for Vascular Surgery (ESVS) 2021 Clinical Practice Guidelines on the Management of Venous Thrombosis. Eur J Vasc Endovasc Surg. 2021 Jan;61(1):9-82. doi: 10.1016/j.ejvs.2020.09.023.
- Young E, Minocha J. Inferior Vena Cava Filters: Guidelines, Best Practice, and Expanding Indications. Semin Intervent Radiol. 2016 Jun;33(2):65-70. doi: 10.1055/s-0036-1581088.
- Makedonov I, Kahn SR, Abdulrehman J, Schulman S, Delluc A et al. Prevention of the post thrombotic syndrome with anticoagulation: a narrative review. Thromb Haemost. 2021 Dec 1. doi: 10.1055/a-1711-1263. Epub ahead of print. PMID: 34852380.
- Haig Y, Enden T, Grøtta O, Kløw NE, Slagsvold CE, et. Al. CaVenT Study Group. Post-thrombotic syndrome after catheter-directed thrombolysis for deep vein thrombosis (CaVenT): 5-year follow-up results of an open-label, randomised controlled trial. Lancet Haematol. 2016 Feb;3(2): e64-71. doi: 10.1016/S2352-3026(15)00248-3.
- Vedantham S, Goldhaber SZ, Julian JA, Kahn SR, Jaff MR, et al. ATTRACT Trial Investigators. Pharmacomechanical Catheter-Directed Thrombolysis for Deep-Vein Thrombosis. N Engl J Med. 2017 Dec 7;377(23):2240-2252. doi: 10.1056/NEJMoa1615066.
- DeYoung E, Minocha J. Inferior Vena Cava Filters: Guidelines, Best Practice, and Expanding Indications. Semin Intervent Radiol. 2016 Jun;33(2):65-70. doi: 10.1055/s-0036-1581088.
- Dake MD, O’Sullivan G, Shammas NW, Lichtenberg M, Mwipatayi BP, et al. VERNACULAR Trial Investigators. Three-Year Results from the Venovo Venous Stent Study for the Treatment of Iliac and Femoral Vein Obstruction. Cardiovasc Intervent Radiol. 2021 Dec;44(12):1918-1929. doi: 10.1007/s00270-021-02975-2.
- Xu H, Tian Y, Zhang J, Sun L, Yang T, et al. Clinical outcomes of venous self-expanding stent placement for iliofemoral venous outflow obstruction. J Vasc Surg Venous Lymphat Disord. 2021 Sep;9(5):1178-1184. doi: 10.1016/j.jvsv.2021.01.016.
- Sebastian T, Lichtenberg M, Schlager O, Jalaie H, de Graaf R, et al. Early clinical outcomes for treatment of post-thrombotic syndrome and common iliac vein compression with a hybrid Oblique self-expanding nitinol stent – the TOPOS study. Vasa. 2020 Jun;49(4):301-308. doi: 10.1024/0301-1526/a000857.
- Breen K. Role of venous stenting for venous thromboembolism. Hematology Am Soc Hematol Educ Program. 2020 Dec 4;2020(1):606-611. doi: 10.1182/hematology.2020000147.
- Kakkos SK, Kirkilesis GI, Tsolakis IA. Editor’s Choice – efficacy and safety of the new oral anticoagulants, dabigatran, rivaroxaban, apixaban, and edoxaban in the treatment and secondary prevention of venous thromboembolism: a systematic review and meta-analysis of phase III trials. Eur J Vasc Endovasc Surg. 2014 Nov;48(5):565-75. doi: 10.1016/j.ejvs.2014.05.001.