Dolore precordiale quando la diagnosi sembra ma non è scontata: ruolo del multi-imaging
Vi descrivo il caso clinico di un giovane uomo di 42 anni, che mentre sta facendo una doccia dopo attività sportiva presenta un episodio sincopale, preceduto da un dolore precordiale irradiato al braccio sinistro. I familiari chiamano il 118 che giunto a domicilio esegue un ECG che viene teletrasmesso in rete alla nostra cardiologia con sistema lifenet. All’ECG si evidenzia un sopraslivellamento tipico per sindrome coronarica acuta compatibile con STEMI in sede inferiore (Figura 1). Il paziente viene quindi centralizzato nel nostro Dipartimento di Cardiologia.

Gli esami ematochimici sono risultati tutti nei limiti, eccetto la curva della troponina Hs: 14 al primo prelievo e 147 al secondo prelievo eseguito a 3 ore con delta significativo.
Che cosa fare?
- Ho già tutti gli elementi per fare una diagnosi è chiaramente una sindrome coronarica acuta e si deve fare subito la coronarografia
- Devo fare una coro TAC
- Potrebbe essere una pericardite
- E’ necessario fare un ecocardiogramma fast prima della coronarografia prima della coronarografia
Noi abbiamo eseguito un ecocardiogramma fast in regime di urgenza con apparecchio portatile per valutare la cinetica segmentaria con evidenza ai ipo-acinesia del segmento basale della parete infero-laterale, territorio di distribuzione dell’arteria circonflessa (Figura 2).

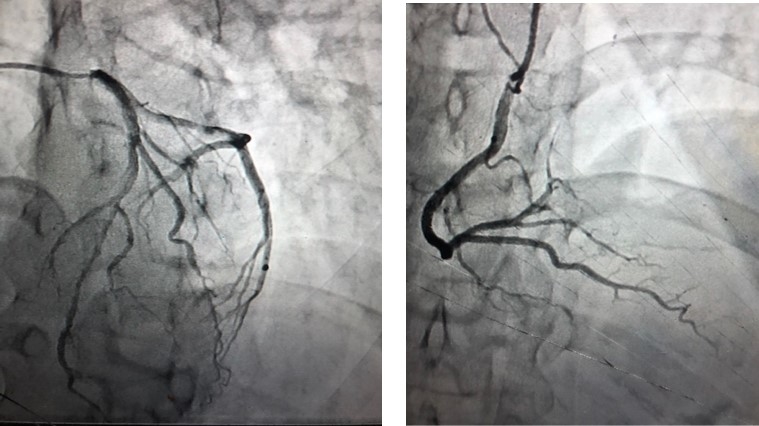
Il paziente ha eseguito successivamente una studio coronarografico con riscontro di albero coronarico indenne da lesioni ateromasiche e di un ponte miocardico sul ramo discendente anteriore nel tratto medio. Il reperto del ponte intramiocardico su IVA media peraltro non concordava nel suo territorio di distribuzione del flusso con le alterazioni elettrocardiografiche ed ecocardiografiche riscontrate precedentemente (Figura 3).
Cosa fare a questo punto?
1) L’ecocardiogramma non ci ha aggiunto nulla abbiamo già una diagnosi clinica e sierologica di sindrome coronarica acuta
2) Il ponte miocardico su IVA con un ricorrente apicale può spiegare il quadro clinico e strumentale
3) E’ necessaria una RMN cardiaca per chiarire il quadro clinico a causa della non concordanza tra le aree di alterazione della cinetica ed il risultato della coronarografia
4) L’ecocardiogramma e la coronarografia possono far pensare ad una mio-pericardite
Abbiamo quindi programmato in elezione post dimissione del paziente ed eseguito dopo circa 30 giorni una risonanza magnetica cardiaca con mezzo di contrasto (gadolinio), che ha mostrato una normale funzione sistolica del ventricolo sinistro e la presenza di un area di late enhancement, associata ad edema (Sequenze T1) a livello del segmento basale e medio-ventricolare della parete inferiore con distribuzione intramiocardica, tale reperto è stato refertato come diagnostico per miocardite in fase subacuta e la sede della lesione identificata concordava con le alterazioni elettrocardiografiche dell’evento acuto (Figura 4).

Conclusioni: il dolore toracico con alterazioni ECG di tipo ischemico (ST sopraslivellato) e movimento significativo della troponina, senza riscontro di una patologia coronarica che possa spiegarle apre tutta la diagnostica del MINOCA (1,2) e delle cause di danno miocardico non ischemico (miocardite, embolia polmonare et al). Una diagnosi di precisione prevede l’utilizzo di tecniche di imaging avanzate spesso con un approccio di multi-imaging integrato alla storia clinica che proceda per step progressivi fino alla diagnosi esaustiva.
La Risonanza magnetica cardiaca svolge un ruolo importante nelle diagnosi della patologia del miocardico. Infatti in questo caso la risonanza magnetica ha modificato il nostro orientamento terapeutico mostrando una correlazione tra sede della lesione miocardica e le alterazioni ECG dell’episodio acuto, solo successivamente alla luce degli esami il paziente ha riferito di aver avuto nei giorni precedenti mal di gola e qualche linea di febbre tali reperti hanno modificato la nostra diagnosi da sindrome coronarica acuta a miocardite, modificando infine la strategia terapeutica farmacologica del paziente.
Referenze
- 2017 ESC Guidelines for the management of acute myocardial infarction in patients presenting with ST-segment elevation The Task Force for the management of acute myocardial infarction in patients presenting with ST-segment elevation of the European Society of Cardiology (ESC) Authors/Task Force Members: Borja Ibanez* (Chairperson) (Spain), Stefan James* (Chairperson) (Sweden), Stefan Agewall (Norway), Manuel J. Antunes (Portugal), Chiara Bucciarelli-Ducci (UK), He´ctor Bueno (Spain), Alida L. P. Caforio (Italy), Filippo Crea (Italy), John A. Goudevenos (Greece), Sigrun Halvorsen (Norway), Gerhard Hindricks (Germany), Adnan Kastrati (Germany), Mattie J. Lenzen (The Netherlands), Eva Prescott (Denmark), Marco Roffi (Switzerland), Marco Valgimigli (Switzerland), Christoph Varenhorst (Sweden), Pascal Vranckx (Belgium), Petr Widimsky (Czech Republic) Document Reviewers: Jean-Philippe Collet (CPG Review Coordinator) (France), Steen Dalby Kristensen (CPG Review Coordinator) (Denmark), Victor Aboyans (France), Heart Journal (2018) 39, 119–17
- L’infarto miocardico senza ostruzione coronarica significativa (MINOCA): inquadramento diagnostico, patogenesi, terapia e prognosi . Andrea Buono1, Patrizia Pedrotti1, Francesco Soriano1, Nicolas Veas1,2, Fabrizio Oliva1, Jacopo Oreglia1, Enrico Ammirati1 G Ital Cardiol 2019;20(9):499-511 |
